כתבות מקצועיות
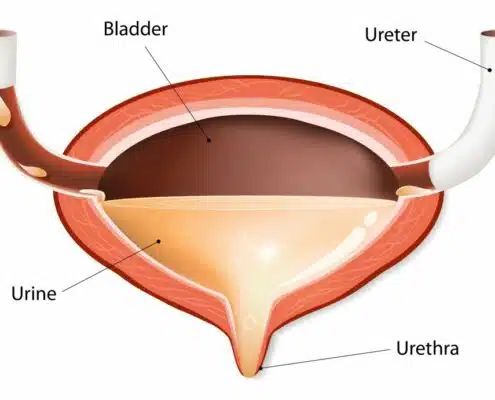
מובאים כאן מספר מושגים שכיחים באורולוגיה תוך הסבר בהיר מה משמעות הדברים. לא ניתן לפרט את כל היריעה לגבי המושגים ומטרת התוכן לתת מושג בסיסי במה מדובר על מנת לסייע לכם לקבל החלטות מושכלות יחד עם הרופא המטפל בנוגע לעניינם הרפואי.
מובאים כאן מספר מושגים שכיחים באורולוגיה תוך הסבר בהיר מה משמעות הדברים. לא ניתן לפרט את כל היריעה לגבי המושגים ומטרת התוכן לתת מושג בסיסי במה מדובר על מנת לסייע לכם לקבל החלטות מושכלות יחד עם הרופא המטפל בנוגע לעניינם הרפואי.
מובאים כאן מספר מושגים שכיחים באורולוגיה תוך הסבר בהיר מה משמעות הדברים. לא ניתן לפרט את כל היריעה לגבי המושגים ומטרת התוכן לתת מושג בסיסי במה מדובר על מנת לסייע לכם לקבל החלטות מושכלות יחד עם הרופא המטפל בנוגע לעניינם הרפואי.












א', ג' 16:00 – 21:00
הרצליה מדיקל סנטר
רח' החושלים 8, הרצליה פיתוח, קומה 2
טלפון: 09-9592999
דוא"ל: [email protected]
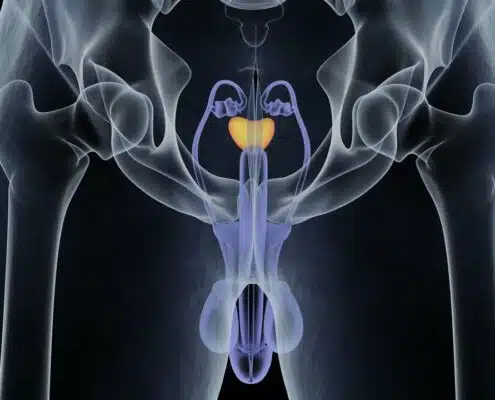
מומחה לאורולוגיה אונקולוגית, משמש סגן מנהל מחלקה, עובד ומנתח במרכז רפואי קפלן וכן, רופא כירורג עצמאי במרפאתו במדיקל סנטר הרצליה. ד"ר לינדנר הינו מן החלוצים והמובילים בישראל את שיטת ביופסיית ההיתוך לאיתור סרטן הערמונית.
אודות ד"ר אורי לינדנר
